

OPTOMETRY STUDENTS RESEARCH
アメリカでのオプトメトリー学科は大学卒業後の4年間のプログラムです。大学を卒業した後に入学して、ドクター・オブ・オプトメトリー(OD)の学位を取って卒業します。Northeastern State University (NSU)のオプトメトリ-学科の学生は3,4年次に1年間の研究プロジェクトを行います。最終的には、公表できるレベルの研究論文と学術学会に発表できるポスターを作成します。このような学生の研究もOptometry and Vision Scienceのような著名な学会誌に掲載されることもあります。今年のプロジェクトの中にコンタクトレンズに関連したものが2編、ドライアイに関連したものが1編ありましたので、簡単にまとめて書きたいと思います。これらは3月8日に開催されたオクラホマリサーチデイで発表されました。
 Vault and Curvature Change of Jupiter Scleral Lenses Using OCT
Vault and Curvature Change of Jupiter Scleral Lenses Using OCT
OCTを用いた強膜レンズ、ジュピターの間隙とカーブの変化
M. Golden, K. McClain, Dr. E. McKee
この研究の目的は、眼に装用した強膜コンタクトレンズのアーチ型の間隙をOCTを用いて測定できるかを調べて、強膜コンタクトレンズの処方の参考にすることです。その結果、OCTはコンタクトレンズの間隙を一定して測定することができないことがわかりました。OCTをコンタクトレンズ処方に使うにはさらなる研究が必要です。
 The effect of elastic modulus of soft contact lenses on Goldmann applanation tonometry
The effect of elastic modulus of soft contact lenses on Goldmann applanation tonometry
ゴールドマン眼圧計におけるソフトコンタクトレンズの弾性率の影響
B. Carlisle, L. Claborn, Dr. D. Lewerenz
この研究の目的は、シリコーンハイドロゲルレンズを装用した状態で正確に眼圧の測定が可能かを調べることです。レンズのパワーが、-3.00Dおよび-6.00Dでは弾性率に関係なく正確な眼圧を測定することができましたが、+3.00D、+6.00Dでは2~3mmHg高く測定されていました。
 TMeibomian Gland Expression in Patients Without Dry Eye Symptoms
TMeibomian Gland Expression in Patients Without Dry Eye Symptoms
ドライアイ症状のないマイボーム腺機能不全
S. Nichols, A. Dang, Dr. L. Pac
マイボーム腺機能不全のドライアイ患者の治療として眼瞼をマッサージしたり圧搾したりしてマイボーム腺からの分泌を促します。この研究によって症状のないドライアイ患者の多くはマイボーム腺分泌に異常があることがわかりました。眼の検査時にルーチンとしてマイボーム腺を圧搾することが有益であると結論付けました。たとえ症状がなくとも予防措置として行います。
REVIEWS OF RECENT ARTICLES
Optometry and Vision Scienceの今月号(2014年3月号)からコンタクトレンズに関連する記事をまとめます。Optometry and Vision Scienceはおそらく世界一良質なオプトメトリーの雑誌です。角膜やドライアイ、コンタクトレンズに関することも含む眼科臨床のあらゆる面からの記事が掲載されます。
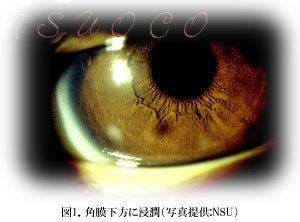 Age, Behavior, Environment, and Health Factors in the Soft Contact Lens Risk Survey
Age, Behavior, Environment, and Health Factors in the Soft Contact Lens Risk Survey
ソフトコンタクトレンズのリスク調査における、年齢、習慣、環境、健康の要因
Heidi Wagner and the CLAY Study Group (Page 252-261)
ティーンエイジャーおよび青年層は他の年齢層と比較してソフトコンタクトレンズによる角膜の浸潤性疾患のリスクが高いことが示されています。角膜浸潤は角膜に白色の点となって現れる、炎症あるいは感染が原因の疾患です。
若者群におけるコンタクトレンズの評価をした、この研究の目的は、12~33歳の間における年齢と相関する角膜浸潤のリスクファクターを調査することです。まず、3,549名のコンタクトレンズ患者のカルテを調査し、年齢と相関する角膜浸潤の発生率を示すように頻度分布を作成しました。そして、一般的なソフトコンタクトレンズ装用者542名を対象にして、ソフトコンタクトレンズ装用、環境、健康に関するアンケートを実施し、コンタクトレンズ合併症のリスクファクターについて調査しました。図2に示したように、年齢と角膜浸潤のリスクに相関があることが示されました。
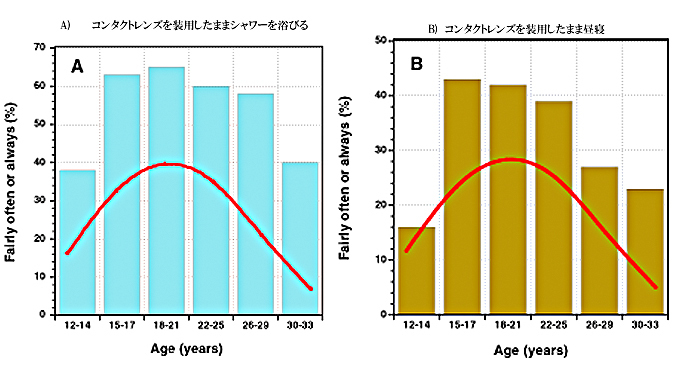
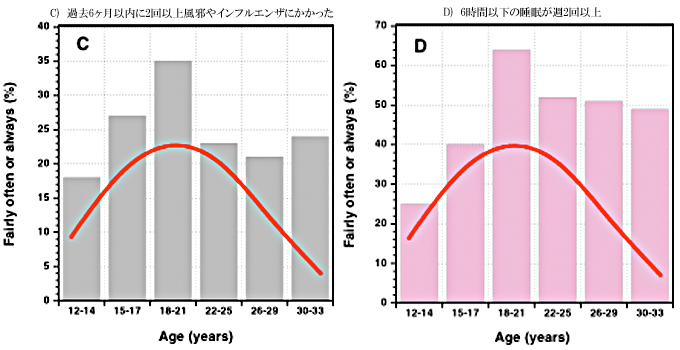
図2. 棒グラフはA~Dのリスクファクターにおける各年齢群のパーセンテージ。これらのリスクファクターは角膜浸潤の年齢の傾向(赤腺)と似ています。
図2に示したリスクファクターの他にも角膜浸潤と年齢が関連するリスクファクターがいくつかありました。
- コンタクトレンズを装用したままシャワーを浴びる。(図2-A)
- コンタクトレンズを装用したまま昼寝。(図2-B)
- 過去6ヶ月以内に2回以上風邪やインフルエンザにかかった。(図2-C)
- 6時間以下の睡眠が週2回以上。(図2-D)
- お酒を飲んだ後、コンタクトレンズを装用したまま眠る。
- 外出時にコンタクトレンズを装用したまま眠る。
- 他の人とコンタクトレンズケア用剤を共有する。
- レンズ交換期間を超えて装用。
- コンタクトレンズを扱う前に手を洗わない
- 大学の寮などの共同生活
他に角膜浸潤と年齢の傾向によらないリスクファクターもありました。これらは年齢グループ間で差がありませんでした。
- 保存液を毎日捨てて交換せずに、古い保存液を捨てずに継ぎ足しながら使用する。
- コンタクトレンズのすすぎと保存に水道水を使用する。
コンタクトレンズ合併症のリスクファクターを増やす習慣や要因を知ることで、医師は患者教育のときにそれを強調して話をすることができます。コンプライアンスの悪い特定の年齢層に対しては特に強調できるでしょう。
この記事はOptometry and Vision Scienceのウェブサイトから無料でダウンロードすることができます。
Validation of an iPad Test of Letter Contrast Sensitivity
文字コントラスト感度のiPad試験の確認
Pete Kollbaum, et al. (Page 291-296)
この研究の目的は、3種類のコントラスト感度試験の再現性とデータの一致について比較することです。比較したのは、フライベルグ視力検査、ペリ - ロブソン検査とiPad用に開発された新しい検査方法です。iPadの検査は、iBooks(PDFなどを閲覧できるアプリ)23ページのそれぞれに2つずつ入れた文字を見せて行います。1.0mの検査距離で測定し、文字サイズは視力0.03の大きさ(空間周波数0.9cycles per degree)で、コントラストは80%~0.5%の範囲で0.1logステップで変化させます。ペリ - ロブソン検査は紙の板に印刷されたものを用い、フライベルグ視力検査はコンピュータモニター上の文字を用いました。

20名の健常者と20名のロービジョン患者に3種類すべてのコントラスト感度検査を1.0mの距離で行いました。検査の5分後に再度検査をしました。iPadを用いた検査とフライベルグ検査の結果はほぼ同等(それぞれの結果の平均値はコントラスト1.05%と1.10%)でした。ペリ - ロブソン検査のみコントラスト2.24%と他よりも高い(悪い)結果となりました。結果の再現性は3種類すべてで良好でした。iPadを用いたコントラスト感度検査は、従来の方法と比較しても良い選択肢になると結論付けましたが、ペリ -ロブソン検査と比較すると若干値が高く(コントラスト感度が悪く)なります。iPad検査を作った業者Ridgevue ( ridgevue.com )は、iPadやマックコンピュータを使用した視力検査やコントラスト感度検査を数種類販売しています。
Light Exposure and Physical Activity in Myopic and Emmetropic Children
近視および正視の小児における光暴露と身体活動
Scott A. Read, et al. (Page 330-341)
 野外活動や明るい光を浴びることによって、子供が近視になりにくくなるということを示した研究はいくつかありました。オーストラリアのクイーンズランド技術大学で行われたこの研究は、10~15歳の41名の近視および61名の正視の子供に対して、光の暴露と身体活動の効果を比較したものです。参加者には小型の腕時計型の機器を装着させました。この機器は、2週間の間、1日24時間30秒ごとに、可視光線の暴露と手の加速度を測定します。結果によると、近視の子供は正視の子供と比較して光への暴露時間が有意に少ない(近視:91分、正視:127分、p<0.001)ことがわかりました。身体活動に関しては有意な違いは見られませんでした。屋外活動における身体活動自体よりも光への暴露のほうが成長期の子供の近視進行に影響を与えるであろうと結論づけました。
野外活動や明るい光を浴びることによって、子供が近視になりにくくなるということを示した研究はいくつかありました。オーストラリアのクイーンズランド技術大学で行われたこの研究は、10~15歳の41名の近視および61名の正視の子供に対して、光の暴露と身体活動の効果を比較したものです。参加者には小型の腕時計型の機器を装着させました。この機器は、2週間の間、1日24時間30秒ごとに、可視光線の暴露と手の加速度を測定します。結果によると、近視の子供は正視の子供と比較して光への暴露時間が有意に少ない(近視:91分、正視:127分、p<0.001)ことがわかりました。身体活動に関しては有意な違いは見られませんでした。屋外活動における身体活動自体よりも光への暴露のほうが成長期の子供の近視進行に影響を与えるであろうと結論づけました。
BASIC CLINICAL TECHNIQUE: THE RED-GREEN TEST
2014年1月号のニュースレターで雲霧法を用いた臨床的な屈折検査時に正確に球面度数を求める方法を説明しました。遠方の屈折を測定するとき、患者の調節を完全に休ませた状態にする必要があります。遠方の屈折検査途中で患者が調節してしまうと、求められた球面度数はマイナス度数が強くなりすぎてしまいます。雲霧法では、最初に+0.75~+1.00D追加し、近視の状態にしてぼやけさせ、調節を抜きます。そして、ゆっくりとプラス度数を減らしていき、1.0くらいの視力を目安に患者が最も良く見える度数を探します。
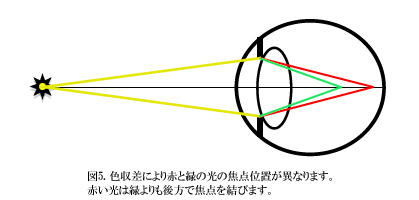
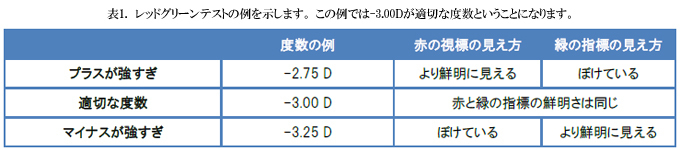
しかし、雲霧法にうまく反応しない患者もいます。そのような場合、他の方法を試す必要があります。その一つがレッドグリーンテストです。図5にレッドグリーンテストの原理を示します。赤色光と緑色光では異なる屈折をします。光が屈折するときに、赤色光は屈折が弱いため光の曲がりが小さく、緑色光は屈折が強いため光が大きく曲がります。したがって、赤色光と緑色光が同時に眼に入ってきたとき、赤色光は若干後方に、緑色光は若干前方に焦点を結びます。このことを利用して、球面レンズ度数が強すぎるのか弱すぎるのかを確認することができるのです。表1にまとめます。
私はレッドグリーンテストを次の手順で行っています。
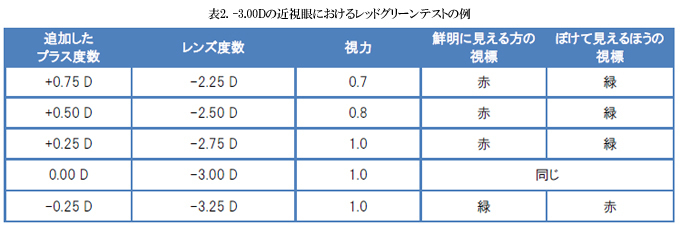
- まず、最適な球面度数の予測をします。そして、その度数に+0.75か+1.00D追加した度数をかけさせます。そうすると、ぼやけた見え方になり、視力は0.5くらいになります。
- その時に、プラス度数が適切に追加されているかを確認します。-0.25Dを追加すると、少し鮮明になり、+0.25Dを追加するとさらにぼけます。
- レッドグリーンの視標を見させます。
- 赤と緑の中にある視標(二重の輪)のどちらが鮮明で、濃くはっきりと見えているかを患者に聞きます。赤のほうが濃くはっきり見えているはずです。
- 0.25Dステップでプラス度数を減らして(マイナス度数を増やして)いき、その都度患者に同じ事を聞きます。両方の視標の鮮明さが同等になるか、緑の視標のほうが濃くはっきり見えるようになるまで続けます。その時点で、適切な球面度数になっているか、緑が濃く見えているようであれば、マイナス度数が若干強くなりすぎているのかもしれません。
表2に-3.00Dが適切な球面度数の場合の例を示します。
正確な球面度数、つまり網膜に正確に焦点を結んだ状態であるかを確認するときにレッドグリーンテストが役立ちます。レッドグリーンテストは、ジャクソンクロスシリンダーを用いた乱視検査の前に、両眼バランス検査を行った後の最終的な球面度数を決定するときに行います。しかし、レッドグリーンテストを理解できなかったり、反応が悪い患者もいます。雲霧法もレッドグリーンテストもできない場合、別の方法があります。0.50ディオプタージャンプテストです。来月号はその説明をします。
(翻訳: 小淵輝明)

