

FEATURE ARTICLE
American Academy of Optometry 学会報告
アメリカのオプトメトリストは、アイケアの進歩に遅れないようにするため、継続的な教育コースを毎年受講することが法律により求められています。私は、自分の継続教育のほとんどをAmerican Academy of Optometryの学会に参加することで受講しています。今年のAmerican Academy of Optometryの学会は、11月12~15日にコロラド州デンバーで開催されました。約3,500人のドクターと約1,000人の学生が参加しました。眼科関連のありとあらゆる領域から合計300時間以上の講義が開かれました。
- 最新の研究を発表する科学者による講義
- 研究発表ポスター
- 緑内障、屈折矯正手術、栄養、高齢者ケアなどの分科会やシンポジウム
- リーダーシップトレーニング
- 隅角検査鏡、涙点閉塞、強膜レンズ処方、論文の書き方などの実践ワークショップ
- 授賞式典と受賞者による講義
- 医師や科学者たちとの人脈作り
- 機械展示(コンタクトレンズメーカーを含む150社以上が参加)
- 眼の写真コンテスト
- 最後の夜に開催された晩餐会などの社交イベント
学会のウェブサイトには、全ての講義の内容とスライドなどの情報があります。学会の全てをまとめるには、講義やプログラムが多すぎますので、ニュースレターには私は興味を持った3つの講義についてまとめようと思います。

Catching up on fall: Vision and falls in older adults and the optometrist’s ro
転倒の理解: 高齢者の視覚と転倒。オプトメトリストの役割
Susan J. Leat PhD. (University of Waterloo, Canada)
日本やアメリカでは高齢化が進んでいます。そのことにより高齢者の健康がますます問題になってきます。高齢者の怪我や健康の低下の主な原因のひとつに転倒が挙げられます。65歳以上の30%が年1回は転倒し、80歳以上の70%は入院が必要になるような転倒を経験しています。
高齢者は次のような理由により転倒のリスクが高いです。
- 前庭覚と固有受容感覚の低下によるバランス感覚の低下
- バランスに重要な視覚の低下
- 聴覚の低下
- 体力の低下
- 認識の低下
- 反応時間が遅くなる
- 関節炎による痛みと動きの制限
- 他の健康問題
- 数種類の薬を服用していることが多いが、転倒のリスクを高める薬もある
- 高齢者の骨粗鬆症により転倒に伴う骨折の危険性が高まる
- 転倒の恐怖
- マルチフォーカルや累進多焦点眼鏡
転倒は、QOLを低下させる悪循環のきっかけになります。
- 小さな転倒が、転倒への恐怖を引き起こす。
- 患者は歩き方を変え、歩くスピードがゆっくりになり、外出が減る
- 歩くことや身体活動が減少
- 身体的強さの低下
- 大きな転倒のリスクを増大させる
- 大きな転倒は、股関節骨折や入院の必要な怪我の原因になる
- 入院することにより、身体的な強さはさらに低下
- 入院は肺炎や血栓症のリスクを高める
- この悪循環が続き、リスクは増大し、健康はさらに低下
以下のステップで転倒リスクを低減させます。
- 運動
- 健康状態の治療
- 薬剤による副作用や相互作用を確認して不必要な薬剤を止める
- 家の中の床にある不要物や障害を排除する
- 家の中の照明の改善
- 夜間にトイレに行くときに、暗い中歩くのではなく、照明をつける
- 階段の縁のコントラストを上げる
- 階段の注意点を助言する
- 壁に手すりを取り付ける
- 木の床にある小さな絨毯を取り除く
- 転倒のリスクに関する患者教育
ドクターは次の方法で高齢患者の転倒リスクを低減できます。
- 転倒のリスクを高める健康問題に気をつける。
- 転倒したことがあるかを聞く。
- 患者の歩き方を観察する。不自然な歩き方、おかしな動きをしていないか。
- 視覚の問題を解決する
- 眼鏡が適切にフィッティングされているかを確認する。
- 屈折に変化があっても、新しい眼鏡処方を大きく変更しない。
- 眼鏡処方はの変更を小さくして、眼の検査に頻繁に来るようにさせたほうが良い。
- 眼鏡を正しく使えるように患者を教育する。
- 予測される空間歪曲と距離感覚に関する問題点を説明する。
- 歩くときに老眼鏡をはずすようにに注意する。
- マルチフォーカルや累進屈折眼鏡を使用しないほうが良い患者もいる。
- 野外では単焦点眼鏡、室内ではマルチフォーカルや累進屈折眼鏡が合う患者もいる。
- もっとゆっくり注意深く動くように、また壁や手すりにつかまって歩くように助言する。
Management of nearpoint vergence disorders
近見時輻輳障害の管理
Kelly A. Frantz, OD (Illinois College of Optometry, USA)
近方の視覚障害は比較的一般的です。これまでの研究によると、小児の約14%、大学生の約10%に影響を与えています。近方の視覚障害を持つ患者は次の症状を訴えます。
- 読書時の眼の疲れや頭痛
- 読書時に集中できない、または眠気
- ぼやけや視覚の変化
- 読んでいた箇所を見失ったり、同じ行を何度も読んでしまう
近方の視覚障害は輻輳や調節機能の問題から引き起こされることが多いです。この講演は、次に挙げる近方の輻輳障害についてまとめたものです。
- 輻輳過多
- 輻輳不足
- 融像性開散の機能障害
輻輳過多
輻輳過多の患者は次の特徴を持っています。
- 大きな近方内斜位
- AC/A比が6.0より大きい
- 近方視時において開散能力不足、たとえば、近方視時にBIプリズムを増やしたときの融像維持が困難。
- 近見のminus-to-blurテストで、-1.50D以上のマイナスレンズを通して焦点を合わせられない。通常、健康な若年の患者であれば、調節力が十分あるので、-1.50D以上のレンズを通しても焦点を合わせることが困難になることはありません。
- 治療には、近見時にプラスレンズを使用することを推奨します。たとえば、二重焦点や多焦点などを使用します。
- 近見時の内斜視がゼロになるのに必要なプラスレンズパワーを処方します。
- 近見時にボケるプラスレンズ度数とマイナスレンズ度数の限界値の中間の度数を選択する場合もあります。
- 近見加入度数を決めるために固定視差を測定することがありますが、その場合、固定視差を除去するのに必要なプラス度数を処方します。
輻輳不足
輻輳不足の患者は次の特徴を持っています。
- 大きい近方外斜位
- 近方輻輳検査において輻輳が困難
- 近方視時において輻輳能力不足、たとえば、近方視時にBOプリズムを増やしたときの融像維持が困難。
- 近見のplus-to-blurテストで、+1.50D以上のプラスレンズを通して焦点を合わせられない。通常、健康な若年の患者であれば、40cmの距離を見るときに+2.50D程度までのプラス度数は許容できるはずです。
- 調節を休ませると、さらに外斜位になるため、調節を休ませることが困難。したがって、近方視用にプラス度数を処方してはいけません。
- 輻輳を訓練するための眼の運動などの視覚治療が効果的です。
疑似輻輳不足という場合もあります。近方視時に大きな外斜位になるなど、輻輳不足の特徴を示します。しかし、疑似輻輳不足の場合には近方視時にプラスレンズを加入することで症状が改善します。本当に輻輳不足なのかを確認するために、検眼レンズを用いて、近見時のプラスレンズ追加を試してみてください。症状が改善されれば、疑似ということになります。改善されない場合は輻輳不足ですので、近方視用にプラスレンズを処方すべきではありません。
融像性開散の機能不全足
融像性開散の機能不全の患者には次の特徴があります。
- 正常な近見斜位
- 近方視時に、BOプリズムやBIプリズムを通して輻輳および開散の能力不足
- 近見の輻輳検査において輻輳困難
- プラスマイナスのフリッパーレンズを使用したとき、調節を合わせることが困難
- 近方視時の輻輳と解散を向上させる視覚治療が効果的です。
似た症状を示す、垂直方向の斜位を除外する必要があります。近方の輻輳障害の治療には、調節や輻輳のトレーニングが有効です。
Scleral lens applications for normal corneas
強膜レンズの正常角膜への適応
Stephanie L. Woo (Fellow of the Scleral Lens society)
最近、強膜レンズがコンタクトレンズに関する学会や会議などにおいてホットな話題になってきています。強膜レンズは不正角膜や極度のドライアイなど特殊な症例に処方されています。この講演で、Dr. Wooは強膜レンズが正常角膜に対して如何に有益であるかを話されました。以下に挙げた症例に対して強膜レンズを選択肢にすることを推奨されました。
- 従来のソフトコンタクトレンズやハードコンタクトレンズを使用しても安定した視力の得られない強度近視、強度遠視の患者。
- トーリックソフトコンタクトレンズを使用しても満足できる視力の得られない乱視患者。強膜レンズは効率的に角膜乱視を矯正し、トーリックソフトコンタクトレンズよりも眼の上で安定します。残余乱視が出たときにはレンズ前面をトーリックにして対応することも出来ます。
- 装用時に不快感のある酸素透過性ハードコンタクトレンズを使用している人。直径の大きい強膜レンズは快適で、異物などがレンズと角膜の間に入ってしまうことも少なくなります。
- ソフトコンタクトレンズの乾燥によってドライアイ症状を訴える人。強膜レンズは含水性ではありませんので、乾燥することがありません。また、強膜レンズには貯水帯があり、常に角膜上に涙液を保持することができます。
- 従来のソフトコンタクトレンズやハードコンタクトレンズでは安定した視力の得られなかったアスリート。
- 乱視矯正の必要な老視患者。
眼の写真コンテスト
Photos courtesy of the American Academy of Optometry
American Academy of Optometryのご厚意により、写真をご提供いただきました。
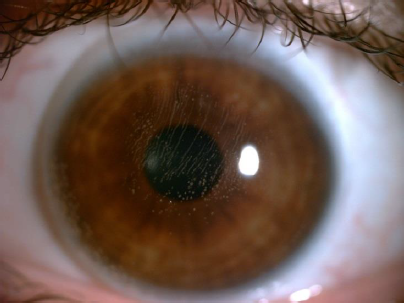
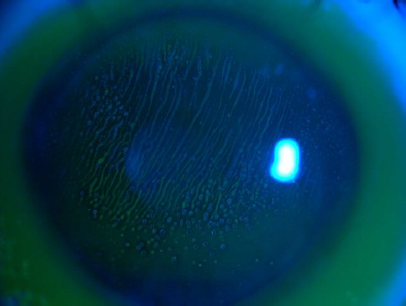
AAO写真コンテスト、全眼部の部、特賞 「風の波紋」 by Laura Downie, PhD. AAO写真コンテスト、全眼部の部、特賞 「風の波紋」 by Laura Downie, PhD.
AAO写真コンテスト、全眼部の部、特賞 「風の波紋」 by Laura Downie, PhD.
バイトーリック強角膜コンタクトレンズ下に出来た、直線状のディンプル。
(American Academy of Optometryの許可を得て掲載)
http://www.aaopt.org/Meetings/PhotoWinners
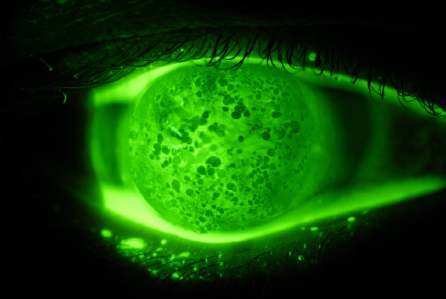
AAO写真コンテスト、選外佳作、 「急性角膜水症」 by Laura Downie , PhD.
AAO写真コンテスト、選外佳作、 「急性角膜水症」 by Laura Downie , PhD.
(American Academy of Optometryの許可を得て掲載)
http://www.aaopt.org/Meetings/PhotoWinners
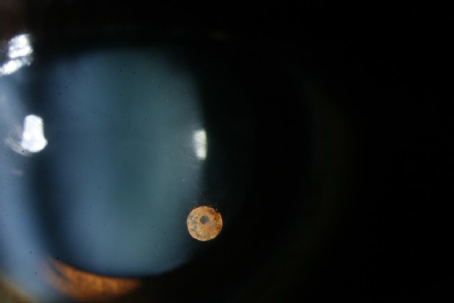
AAO写真コンテスト、選外佳作、「浮遊する色素性毛様体上皮嚢胞」
By Krushna Gopal Panda ,B.Optom ,SujoyMukherjee ,B.Optom ,SuryasnataRath ,MS
AAO写真コンテスト、選外佳作、「浮遊する色素性毛様体上皮嚢胞」
By Krushna Gopal Panda ,B.Optom ,SujoyMukherjee ,B.Optom ,SuryasnataRath ,MS
(American Academy of Optometryの許可を得て掲載)
http://www.aaopt.org/Meetings/PhotoWinners

AAO写真コンテスト、選外佳作、「隅角鏡による虹彩の円環の観察」
byJaneHill ,B.Optom
AAO写真コンテスト、選外佳作、「浮遊する色素性毛様体上皮嚢胞」
byJaneHill ,B.Optom
(American Academy of Optometryの許可を得て掲載)
http://www.aaopt.org/Meetings/PhotoWinners
BASIC CLINICAL TECHNIQUES
遮閉試験・カバーテスト (その1、片眼遮閉試験)
遮閉試験は斜視や斜位の有無を確認するための検査です。一見簡単な検査のように見えますが、熟練した医師や検査員は遮閉試験を通じて患者の両眼視に関する多くの有益な情報を得ることができます。オプトメトリーの学生には遮閉試験で眼球運動を観察し正確に診断することが難しいようです。今月のニュースレターでは、片眼遮閉試験について解説して、来月は交代遮閉試験について解説します。片眼遮閉試験は斜視に対する検査です。
原理: 遮閉試験の原理は次とおりです。
- 斜視のある患者が両眼開放のとき、斜視で外れているほうの眼を抑制しています。
- 抑制されているとき、斜視で外れているほうの眼は安静位置にあります。
- 斜視で外れているほうの目を遮閉したり、遮閉を外したりしても眼は動きません。使われていないからです。
- 外れてないほうの眼を遮閉すると、外れているほうの眼で見させることになります。斜視で外れていた眼が正面に向くように動きます。
- 眼の動く方向を観察することで、内斜視か外斜視かを診断することができます。
1. 最初の眼の検査
患者自身の眼鏡、あるいは最高視力の得られる検査レンズを掛けて、両眼で視力表にある視標のひとつを見させてください。右目をゆっくりと遮閉したり遮閉を除去したりして、右目が動くか動かないかを観察します。
遮閉試験のときに、オプトメトリーの学生はよく混乱します。遮閉しないほうの眼が 動くことに気がつくからです。この時点で観察するのは、遮蔽するほうの眼だけです。 この例の場合は、右目だけになります。

動いた場合
右眼が動いた場合、右目は正常に固視ができています。この動きは、反対のほうの眼の斜視によるものか、斜位があり両眼視しようとしたときの動きかのどちらかです。このとき、どちらかに診断する必要はありません。右眼が正常に固視ができることと、反対の眼を検査する必要があることを認識してください。
動かなかった場合
右眼が動かなかった場合、2つの可能性があります。斜視がある場合と、斜視も斜位もない場合です。どちらであるかを判定するために、右目を観察しながら、左目を遮閉したり外したりします。
- ① 右眼が動いたなら、斜視があります。左目を遮閉したとき、右眼で見させることになります。右眼が外側から正面に動けば、外斜視です。内側から正面に動けば、内斜視です。
- ② 右眼が動かなければ、斜視も斜位もありません。
2. 反対眼の検査
最初の眼の検査のときと同様に、視標を見させて、ゆっくりと左眼を遮閉したり遮閉を外したりします。そして、左眼が動くか動かないかを観察します。
動いた場合
左眼が動いた場合、左眼で固視が可能であり、斜位があるが両眼視が出来ていることを示しています。
動かなかった場合
左眼が動かない場合、2つの可能性があります。斜視がある場合と斜視も斜位もない場合です。どちらであるかを判定するために、左眼を観察しながら、右目を遮閉したり外したりします。
- ① 左眼が動いたら、斜視があるということです。動く方向から外斜視か内斜視かを判断します。
- ② 左眼が動かなければ、斜視も斜位もありません。
まとめて遮閉試験を実施することで、以下のことがわかります
- 左眼の斜視
- 右眼の斜視
- 斜視の有無に関わらず、両眼融像
斜位の診断と測定をするには交代遮閉試験をする必要があります。これは来月のニュースレターで解説します。遮閉試験の練習をしたい場合には、このウェブサイトを見てみてください。
(翻訳: 小淵輝明)








